Den menschlichen Körper erleuchten
Von einfachem Kerzenlicht und Spiegeln zu modernster Faseroptik: Heute rettet die minimal-invasive Chirurgie durch präzise Eingriffe und hochauflösende Bilder das Leben vieler PatientInnen. Dank dieser technologischen Entwicklung kann Dr. Jesse Houghton, Leitender Medizinischer Direktor für Gastroenterologie am Southern Ohio Medical Center, jährlich über tausend minimalinvasive Magen-Darm-Spiegelungen durchführen. Die Entwicklung hat aber auch dazu geführt, dass im globalen Gesundheitswesen zahlreiche Innovationen in den Bereichen Roboterchirurgie, Künstliche Intelligenz und Krebstherapie hervorgebracht werden.
Die Fortschritte in der Glasfasertechnologie sorgen für Innovationen und fördern die globale Gesundheit.
- Moderne Endoskope, die sich historisch aus einfachen Systemen mit Kerzenlicht und Spiegeln entwickelt haben, übertragen heute helles Licht und hochauflösende Bilder. Dies verbessert nicht nur die Behandlungen, sondern auch deren Ergebnisse für PatientInnen.
- Dr. Jesse Houghton setzt verschiedene Endoskope ein, um minimal-invasive Untersuchungen und Operationen durchzuführen, mit denen Magen-Darm-Erkrankungen effektiv erkannt und behandelt werden können.
- Immer ausgeklügeltere Innovationen in der Medizintechnik, z.B. in der Roboterchirurgie oder KI-basierten Bildauswertung, die auch die Weiterentwicklung der Faseroptik ermöglicht, erweitern das Potenzial minimal-invasiver medizinischer Verfahren.
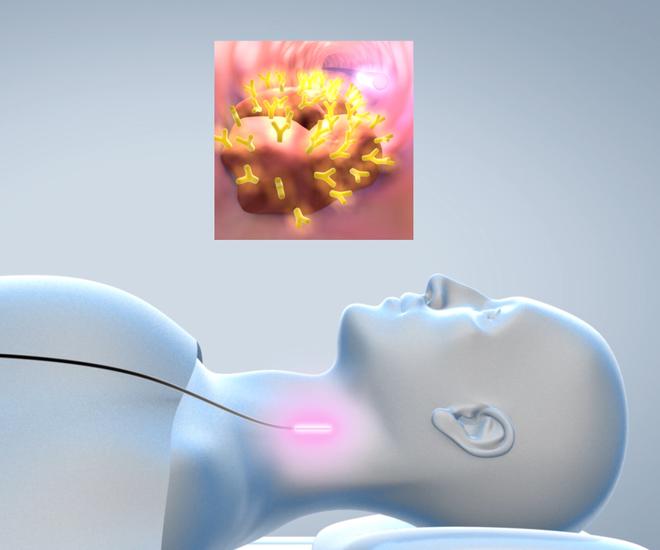
Dr. Jesse Houghton steht im Operationssaal auf einer gepolsterten Matte, die Knie, Knöchel und Hüften bei der anstehenden langen und möglicherweise lebensrettenden OP des schlafenden Patienten schützen soll. Der leitende medizinische Direktor der Gastroenterologie am Southern Ohio Medical Center in Portsmouth verfügt über langjährige Erfahrung und nutzt modernste Technologie: Mit dieser ist es möglich, tief ins Innere des menschlichen Körpers zu blicken, was ÄrztInnen lange Zeit verborgen blieb.
„Mit verschiedenen Endoskopen – einem oberen Endoskop, Kolonoskop und Duodenoskop – kann ich Polypen in der Darmschleimhaut besser erkennen", erklärt Jesse. Allein in seiner Praxis werden solche Untersuchungen jährlich mehr als tausendmal durchgeführt – nicht zuletzt ein Zeichen, wie stark sich die ständig weiterentwickelte minimal-invasive Technologie durchgesetzt hat.
Erkrankungen des Magen-Darm-Trakts – von Polypen und Geschwüren bis hin zu inneren Blutungen oder entzündlichen Erkrankungen – waren bislang für die Betroffenen kritisch, da oftmals unmöglich zu diagnostizieren und wirksam zu behandeln. Ohne ins Innere eines Hohlorgans oder Hohlraums im Körper blicken zu können, hing die Behandlung weitgehend von äußeren Symptomen oder Komplikationen wie Blutungen ab, so dass Infektionen, Krankheiten oder Wucherungen unbemerkt blieben. Im schlimmsten Fall, bis es zu spät war...
Nach Schätzungen des NIH (National Institutes of Health) werden heute in den USA jedes Jahr rund 20 Millionen Magen-Darm-Spiegelungen durchgeführt. Vor 100 Jahren undenkbar. Wie war diese Entwicklung möglich?
Gezielt beleuchten: Minimal-invasive Chirurgie
In der Vergangenheit mussten bei operativen Eingriffen in schwer zugängliche Bereiche des Körpers zuvor massive Schnitte gemacht werden, um das Operationsfeld freizulegen und richtig auszuleuchten. ÄrztInnen, WissenschaftlerInnen und medizinische Pioniere suchten Jahrzehnte nach Möglichkeiten, OPs mit großen Schnittwunden zu vermeiden.

Das Ergebnis intensiver Forschung und Entwicklung war das moderne Endoskop. Was einst im Jahr 1806 von dem deutschen Arzt Philipp Bozzini als einfaches System aus Kerzenlicht und Spiegeln erfunden wurde, sind heute röhrenförmige Instrumente mit millimeterdünnem Durchmesser: Durch sie wird qualitativ hochwertiges Licht direkt an die gewünschte Stelle in den Körper geleitet, während sie gleichzeitig hochauflösende Bilder in Echtzeit nach außen übertragen.
Durch kontinuierliche Innovationen in der Endoskopie können ÄrztInnen jetzt durch natürliche Körperöffnungen oder sehr kleine Schnitte tief in den Körper blicken. Endoskope ermöglichen es sogar, lebensverlängernde chirurgische Eingriffe vorzunehmen – etwa für die Entnahme von auffälligen Gewebeproben oder zur Entfernung eines Tumors im Verdauungstrakt.
Jesse wird im Operationssaal von einem Team unterstützt: einer Anästhesieschwester, die die Vitalzeichen des Patienten überwacht und gleichzeitig das Narkosemittel verabreicht; einem Spezialisten für die Instrumente und Biopsien und einer weiteren Krankenschwester, die Zeiten, Proben und Medikation dokumentiert.
„Mit der linken Hand betätige ich zwei Knöpfe, woraufhin zunächst Luft in den Magen-Darm-Trakt gelangt und Wasser versprüht werden kann, um die Linse des Endoskops zu reinigen", erklärt er. „Durch zwei Rädchen kann der untere Teil des Endoskops nach oben, unten, links und rechts ausgerichtet werden."
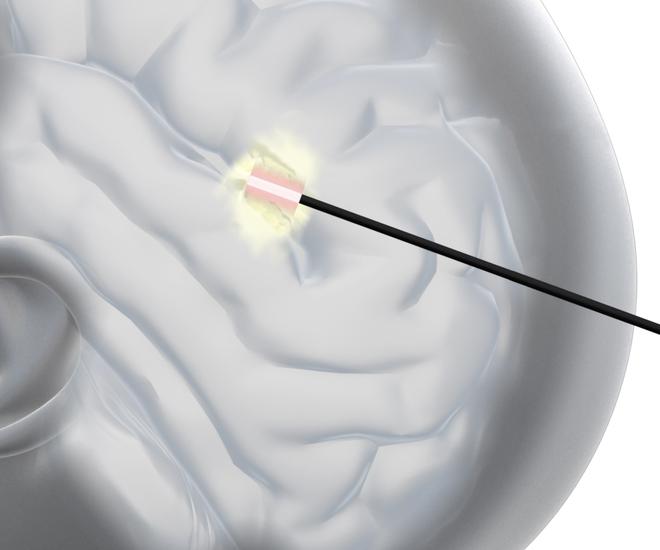
Mit der anderen Hand führt der Arzt das Endoskop nach innen, um nun den gesamten Bereich des Magen-Darm-Trakts zu untersuchen. „An der Spitze des Endoskop-Schafts befinden sich helles Licht, eine Kameralinse und ein Arbeitskanal, durch den wir den wir Instrumente einführen und Biopsien entnehmen können", erläutert Jesse.
„Die Bilder von der Kamera werden über einen angeschlossenen Prozessor an einen schwenkbaren HD-Monitor übertragen, der an der Decke über dem Patienten hängt", erklärt er weiter. „Dank des weißen Lichts sehe ich die Kamerabilder in sehr natürlichen Farben. Zudem sind die detaillierten, hochauflösenden Aufnahmen auf dem Monitor stark vergrößert. Dadurch können Polypen, die sich zu Darmkrebs entwickeln könnten, besser in der Schleimhaut erkannt werden."
Dr. Houghton praktiziert als leitender medizinischer Direktor der Gastroenterologie am Southern Ohio Medical Center. Er führt jedes Jahr rund 1.000 Magenspiegelungen und Kolonoskopien durch. Er ist Autor des Buches "What Your Doctor Doesn’t (Have The Time To) Tell You – The Gastrointestinal System".

Wie wirksam minimal-invasive Eingriffe sind, verdeutlicht auch die Gallenblasenchirurgie: Früher mussten ChirurgInnen den Bauch eines Patienten weit aufschneiden, um sich Platz für die Operation zu schaffen. Infolgedessen hinterließ der lebensrettende Eingriff oft große sichtbare Narben und die Heilung dauerte lange.
Heute wird der Eingriff minimal-invasiv mit einem starren Endoskop durchgeführt. Drei bis vier kleine Hautschnitte sind ausreichend. Die Bauchhöhle wird mit Gas gefüllt, damit sie gedehnt werden kann und den Blick frei macht auf das Organ. Die Gallenblase wird dann mit entsprechenden Instrumenten entfernt.
Diese minimalinvasive Technik ist seit Mitte der neunziger Jahre bevorzugte Methode zur Entfernung von Gallenblasen – in den Vereinigten Staaten werden etwa 75 Prozent mit dieser laparoskopischen Methode entfernt. In Deutschland und Frankreich sind es bereits über 90 Prozent.
Faseroptische Innovation mit Spezialglas
Seit 1964 hat SCHOTT seine Fertigung von optischen Glasfasern, die die Grundlage für endoskopische Lichtleiter bilden, für anspruchsvolle Anwendungen im chirurgischen Bereich weiter ausgebaut.
„Faseroptik gibt es schon lange. Aber immer wieder gibt es neue Fragestellungen, beispielsweise: Wie können die Glasfasern optimal verarbeitet oder eingesetzt werden, um damit die Leistung der Endgeräte zu verbessern?", so Jan Philipp Steigleder, Senior Product Manager Medical. „Gerade in der Medizintechnik, in der optische Glasfasern Hochleistungswerkstoff sind, ist es spannend, täglich mehr über die physikalische, chemische und mechanische Vielseitigkeit des Materials zu erfahren."
Jan Philipp Steigleder ist Senior Product Manager Medical bei SCHOTT Lighting and Imaging. Mit einem Bachelor-Abschluss in Verfahrenstechnik kam er 2007 zu SCHOTT und hatte verschiedene Positionen in der Forschung und Entwicklung sowie bei Lighting and Imaging inne, zuletzt als Application Engineer und Senior Technical Sales Manager.

Die SCHOTT PURAVIS® Glasfasern übertragen ein extrem weißes, neutrales und helles Licht, das über große Entfernungen stabil ist und präzisere Operationen und Diagnosen ermöglicht.
Der Durchbruch bei der Lichtübertragung gelang durch die Entwicklung spezieller Glasfasern. „Die Faser besteht aus zwei Gläsern mit unterschiedlichen Brechungsindizes, dem Faserkernstab und einem Mantelrohr", erklärt der Experte. „Das bedeutet, dass das Licht innerhalb der Faser reflektiert und an ihr Ende weitergeleitet wird. Diese Stufenindex-Fasern sorgen dafür, dass das Licht mit so wenig Verlust wie möglich übertragen wird."
Nach seinen bescheidenen Anfängen als System aus Kerzen und Spiegeln steht das Endoskop dank des steten Fortschritts heute ganz weit vorne, denn es verbessert sowohl die Diagnosen als auch die Behandlungsergebnisse für viele Patienten. Gleichzeitig ermöglichen leistungsstarke Endoskope weitere umfassende Innovationen im Gesundheitswesen, wie die Bildauswertung mit Hilfe künstlicher Intelligenz oder die Roboterchirurgie.
Mit anderen Worten: Mit dem technologischen Fortschritt wird auch der Endoskopentwicklung einiges abverlangt.
Was kommt als Nächstes? Roboterchirurgie, KI-Diagnostik und mehr
An der Spitze aktueller Entwicklungen im Medizinbereich stehen hochspezialisierte chirurgische Roboter, die aber nicht alleine operieren, sondern ChirurgInnen bei Operationen unterstützen. Die ÄrztInnen sitzen an einer Konsole und steuern über eine Fernbedienung die Roboterarme, während sie auf einem Bildschirm ein dreidimensionales Bild des Operationsfeldes betrachten. Das Besondere: Die Roboterarme sind in der Lage, unwillkürliche Bewegungen der Hände der Operierenden auszugleichen.

Die neue Art des Operierens hebt die chirurgische Präzision auf ein höheres Niveau. Dennoch sind die präzise gesteuerten Roboterarme darauf angewiesen, dass ChirurgInnen den Operationsbereich deutlich sehen können. Dazu benötigen sie helles, gleichmäßiges weißes Licht, das über mehrere Meter von der Lichtquelle in den Körper transportiert werden muss. Dieses Licht beleuchtet das Operationsgebiet so optimal, dass das untersuchte Gewebe für das menschliche Auge so natürlich wie möglich erscheint.
„Im Fachjargon heißt das, dass das Licht einen sehr hohen Farbwiedergabeindex (color rendering index „CRI“) haben muss", erklärt Jan. Ein unzureichender CRI bedeutet Farbabweichungen, die dazu führen können, dass Ärzte etwas im Inneren des Körpers übersehen oder falsch interpretieren – was zu Fehldiagnosen führen kann. Wenn der Bildschirm vor ihnen jedoch ein gestochen scharfes und naturgetreues Bild des Operationsfeldes zeigt, können die ÄrztInnen die OP so durchführen, als würden sie ihre eigenen Augen und Arme benutzen.
Durch die Adaption neuer Technologien wie die chirurgische Robotik haben sich Endoskope zu anspruchsvollen medizinischen High-Tech-Geräten entwickelt. „Viele der Diskussionen und Innovationen in unserem Technologiezentrum konzentrieren sich heute auf die Frage, wie die Größe des Gesamtsystems eines Kunden minimiert und gleichzeitig die Lichtaustrittsleistung erhöht werden kann", erklärt Jan. „Dies kann von der intelligenten Anordnung unserer flexiblen Fasern bis hin zur Maximierung der Lichtdurchlässigkeit reichen, indem Schnittstellen und Wärmeentwicklung reduziert werden. Ziel ist es, immer so viel Licht wie möglich durch das Endoskop in den Körper zu bringen."
Da Technologien wie künstliche Intelligenz (KI) und 3D-Bildgebung ein noch größeres Potenzial versprechen, müssen diese Endoskope sowohl Licht als auch moderne Komponenten wie Kamerachips und Bildsensoren in ein sehr kleines Gehäuse integrieren. Man denke nur an die künstliche Intelligenz, an der geforscht wird, um Operationen durch die Bildanalyse von Organen während des Eingriffs zu unterstützen.
Die KI wird mit Tausenden von Bildern trainiert, bis sie Muster erkennt, die menschlichen Ärzten entgehen könnten. Algorithmen können bereits multispektrale Bilder verwenden, um den Blutfluss in Organen ohne Kontrastmittel zu überprüfen. Dank High-End-Endoskopen wird die Verwendung verschiedener Wellenlängen für Beleuchtungs- und Bildgebungszwecke in Zukunft weitere diagnostische Anwendungen möglich machen.

„Die Technologie bei Endoskopen und der Gesundheitsversorgung insgesamt entwickelt sich ständig weiter", sagt Jesse und merkt an, dass sich seit Beginn seiner Tätigkeit im Jahr 2008 sehr viel verändert hat. „Bessere Technologie bedeutet auch bessere Bildqualität. Gepaart mit modernsten Instrumenten, haben wir als Ärzte sehr gute Chancen, Polypen und andere Auffälligkeiten zu entdecken und zu eliminieren, die sich vielleicht zu Krebs oder anderen lebensbedrohlichen Erkrankungen entwickelt hätten", fasst er zusammen. „Kleinste Technologieverbesserungen haben damit das Potenzial, mehr Patienten das Leben zu retten."